Tražite brz savet od stručnjaka >> online konsultacije
Konsultacija-Drugo mišljenje u vezi najboljeg neurohirurškog načina lečenja. Ukoliko Vam je postavljena dijagnoza tumora kičme i predloženo operativno ili neoperativno lečenje možete nas konsultovati ako imate nedoumice. Sumnje otežavaju postizanje dobrih rezultata lečenja. Mi ćemo svakako reći da li mislimo da je operacija indikovana, koji sve operativni metodi postoje, gde se u zemlji takve operacije rade, koji su njihovi rizici i kako ih smanjiti.
- Spinalni meningeom (meningeoma canalis spinalis)
- Spinalni neurinom (neurinoma canalis spinalis)
- Gliom kičmene moždine (astrocytoma medullae spinalis, ependymoma medullae spinalis)
- Tumori kičmenih pršljenova (tumor vertebrae spinalis)
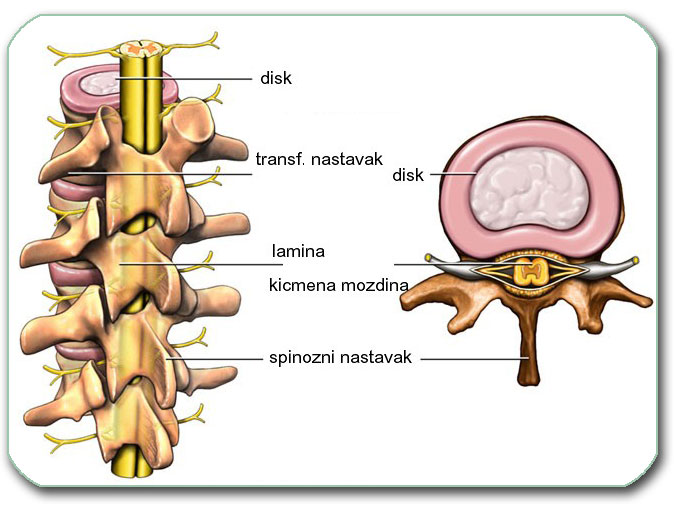
Podela kičmenog stuba je prikazana na sledećoj slici.
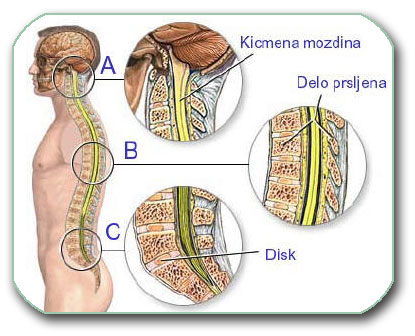
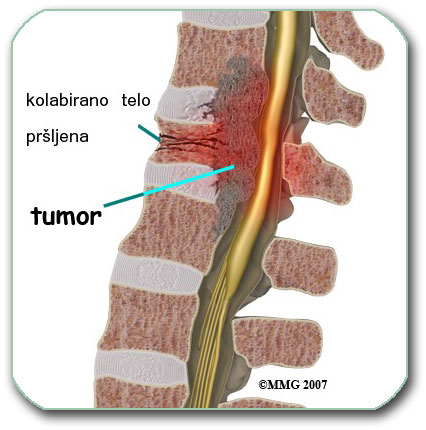
Na sledećoj slici se vidi presek kičmenog stuba. Prikazuje se pršljen unutar koga je kičmeni kanal. U kičmenom kanalu se nalazi kičmena moždina i koreni živaca (vratna i grudna kičma) ili samo koreni živaca (kauda ekvina u slabinskom delu kičme).
Prema lokalizaciji tumori kičme se mogu podeliti na:
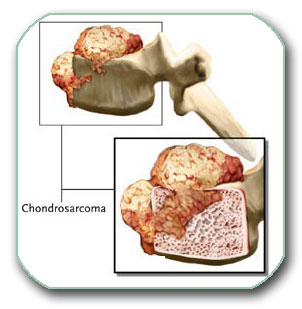
- tumore koji rastu sa pršljena (prednji ili zadnji deo pršljena) – najčešći su hondrom, osteom, osteoid osteoma, hordom
- tumore koji rastu unutar duralnog omotača ali izvan kičmene moždine – najčešći su neurinom (raste sa korena kičmenog živca) i meningeom (raste sa duralnog omotača)
- tumore koji rastu unutar kičmene moždine – najčešći su astrocitomi i ependimomi.
Puno malignih tumora drugih organa mogu metastazirati u kičmeni kanal ili u pršljenove. Metastaze pršljenova se često primete na scintigrafiji skeleta.
Ovi, kao i ostali tumori u telu, nastaju zbog izmena (mutacija) u posebnim genima normalnih ćelija. Mutacijom neki geni postaju aktivni (proonkogeni postaju onkogeni), a drugi se inaktiviraju (tumor supresorni geni). Ovo se u organizmu stalno dešava u mnogim ćelijama, ali imuni sistem prepoznaje ove ćelije i neutrališe ih. Ponekad ove ćelije ne bivaju neutralisane i, ako nastave da se umnožavaju, formira se od njih tumor. On je u početku dobroćudan (benigan), ali vremenom može mutirati sve veći broj pomenutih gena i tako tumor može postajati sve maligniji. Razlozi za nastanak ovih promena u genima nisu uvek poznati. Mutacije mogu biti rezultat delovanja nekih virusa, koji su ranije izazivali manje infekcije; radioaktivnog zračenja; nekih hemijskih materija. (Sve češće se dokazuje da razni pesticidi, ali i dodaci hrani mogu biti kanceregoni). Skoro nijedan tumor kičme se direktno ne nasledjuje, ali potomci ljudi koji su imali maligne bolesti imaju neaktivirane proonkogene, možda i slabiji imuni sistem,… Zbog toga kod njih postoji i veća tendencija za nastanak malignih bolesti.
Ovi tumori se, prema tome koliko brzo napreduju i u kom procentu se mogu izlečiti, dele na dobroćudne (benigni tumori) i zloćudne (maligni tumori). Prema svome rastu tumori se mogu podeliti na one koji samo pritiskaju okolne delove kičmene moždine (meningeomi, neurinomi, metastaze,…) i na one koji ih prožimaju (infiltrišu- astrocitomi, ependimomi, maligni tumori,…), te na kombinovane.
Kada tumor dostigne značajnu veličinu on vrši okolni pritisak na kičmenu moždinu i korene živaca i dovodi do njihovog oticanja, remeti krvotok u nervnom tkivu, a može i da dovede do krvarenja. Mehanizmi kojim tumor oštećuje nervno tkivo su brojni i, izmedju sebe, izukrštani.
Sve ovo rezultira simptomima bolesti kao što su:
- bol u predelu kičme, te u rukamam, na telu ili u nogama
- utrnulost pojedinih delova tela
- slabost ruku i nogu
- smetnje mokrenja i stolice
- redje, i to kod tumora gornjeg dela kičme, postoje smetnje sa disanjem
Kod benignih tumora se prvo pojavi jedan ili nekoliko simptoma, a zatim se mesecima, a često i godinama, iako tumor raste, novi simptomi ne javljaju. Sledeći simptomi se, zbog sporog rasta, javljaju često tek kada tumor značajno poraste.
Budući da se mnogo lakše leče mali nego veliki tumori važno je što pre postaviti dijagnozu. Najvažnija dijagnostička metoda je snimak kičme magnetnom rezonancom (MRI). Danas, kada nam je na raspolaganju veći broj ovih aparata, ovo snimanje treba uraditi kod prvih simptoma koji ukazuju da možda postoji tumor. Ovo snimanje je bezbolno i traje oko 15-45 minuta. Podrazumeva da pacijent leži u uskom prostoru aparata i izložen je, manjoj ili većoj, buci. To kod nekih ljudi može biti toliko neprijatno, da zahteva snimanje u sedaciji ili anesteziji. (prethodno davanje lekova za smirenje ili lekova za spavanje). Prilikom analize MR snimka naročito je važno isključiti da se ne radi o multiploj sklerozi (sclerosis multiplex) ili različitim inflamatornim promenama u kičmenoj moždini (npr. transferzalni mijelitis, myelitis transversalis).
Pored ovog mogu biti indikovane i druge dijagnostičke metode kao što su: Rentgenski snimak kičme (RTG), kompjuterizovana tomografija (CT), elektromiografija (EMG), somatosenzorni evocirani potencijali (SSEP), snimanje kičme nakon davanja radioaktivnih materija (scintigrafija skeleta),…
Uvek se mora uraditi i snimanje ostalih organa (onkološka obrada) da bi se dokazalo eventualno postojanje drugih tumora u telu. Takodje je važno utvrditi da li pacijent boluje od drugih bolesti. Ovo nam može biti važno pri planiranju anestezije i izboru metoda lečenja. Preoperativno se zahteva laboratorijska obrada krvi i mokraće, EKG, rentgenski snimak pluća, ultrazvučni snimak trbuha i pregled interniste. Po potrebi se rade i dodatna ispitivanja- urološka, kardiološka, ginekološka,…
Kada se postavi dijagnoza tumora kičme tim stručnjaka (onkološka komisija, neuroonkološka komisija) razmatra kojim metodama treba pacijenta lečiti. Na raspolaganju su nam: simptomatsko, hirurško (operacija tumora) i adjuvantno lečenje. Odluka kako lečiti pacijenta je rezultat znanja i iskustva u ovoj oblasti. U nekim slučajevima postoje indicije da je tumor završio sa rastom i pri tome ne remeti funkciju kičmene moždine i korena živaca. Tada se, pogotovo kod starijih i ljudi koji su teže oboleli od drugih bolesti, odlučujamo samo na praćenje ovog tumora. (periodični MR ili CT snimci).
Operativno lečenje
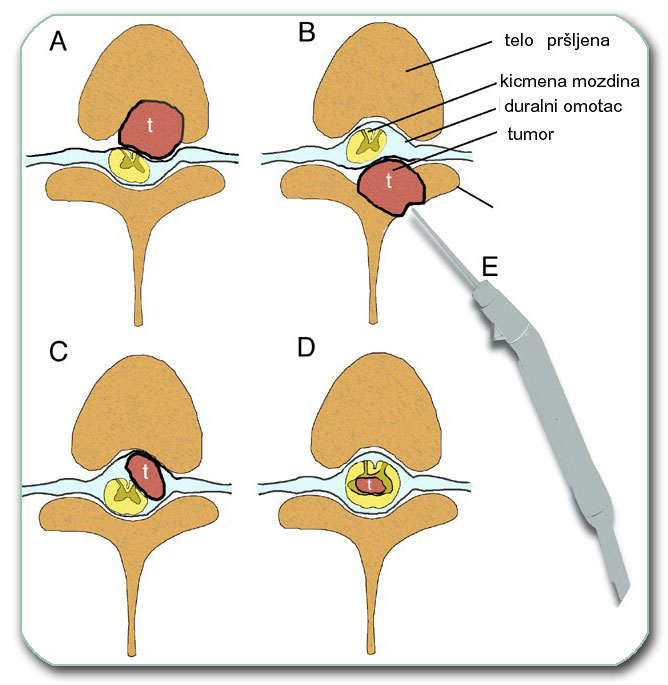
Ukoliko tumor nije maligan i ne raste široko infilrativno cilj je uvek da se odstrani ceo tumor. U slučaju da tumor infiltriše (prožima svojim ćelijama) pršljen i okolna meka tkiva često se odstranjuju i rubna tkiva oko tumora. Ukoliko tumor prožima kičmenu moždinu (astricitom benigni, a pogotvo maligni) odstranjenje okolnih tkiva (delova kičmene moždine) nije moguće.
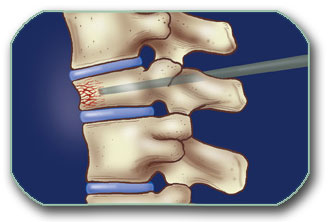
Operativni pristup kičmi, kao i kod operacija degenerativnih bolesti kičme, može biti od napred i od nazad. Ukoliko tumor raste na pršljenu (koštani tumori) onda se odstrani tumor i taj deo pršljena. Postoje 2 osnovne vrste operacija-laminektomija (odstanjenje zadnjeg dela pršljena) i korpektomija (delimično ili potpuno odstranjenje tela pršljena).
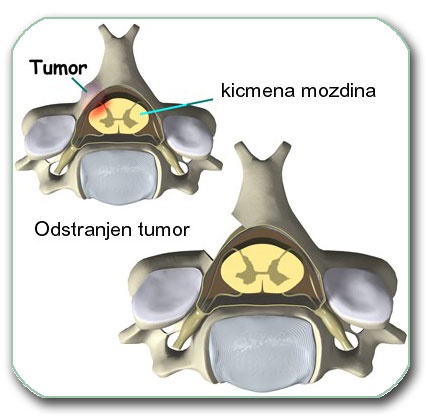
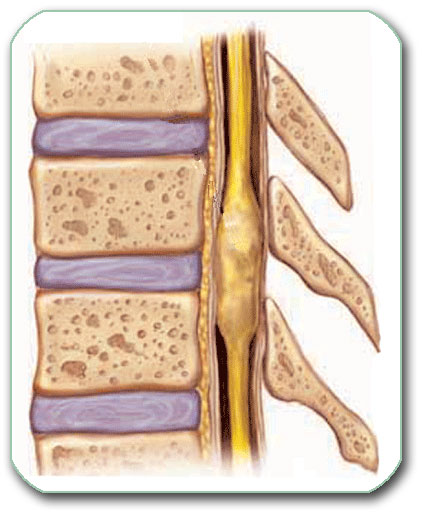
Ponekad tumor i/ili operacija dovode do nestabilnosti kičme i nakon odstranjenja tumora potrebna je stabilizacija pršljenova na tom nivou
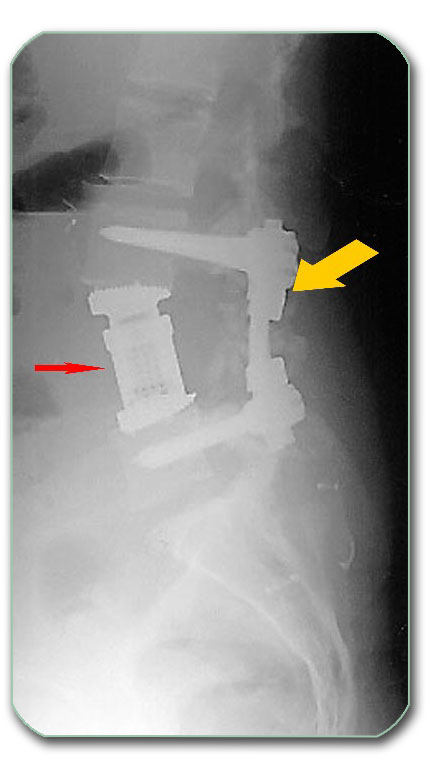
Često mestastaze u telu pršljena dovode do njegovog preloma po tipu kompresivnog preloma što može dovesti do krivljenja kičme. Ovo dodatno oštećuje kičmenu moždinu i korene živaca. U tim slučajeva dolazi i u obzir palijativna operacija tipa vertebroplastika. Tokom ove operacije se ne odstranjuje tumor, već se samo, preko posebnog šprica, uz minimalnu invazivnost, pod pritiskom u telo pršljana ubrizga cement ili drugi materijal. Ovim se visina tela pršljena poveća i uspostavi normalna krivina kičme. To rezultira smanjenjem bolova i oporavkom kičmene moždine, ukoliko nije bila značajnije oštećna. Ova operacija je indikovana kod teških pacijenata ili kod onih kod koji se, kasnijim zračenjem, može regulisati rast metastaze.
O prirodi tumora se izjašnjavamo tek nakon 7 dana od operacije, kada se uradi i patohistološka analiza (PH analiza- posebnim bojenjima isečaka naprave se preparati koje, pod mikroskopom, pregleda patolog). Tada se odlučujemo da li je potrebno dodatno lečenje zračenjem ili/i citostaticima.
Adjuvantne metode lečenja su zračenje i hemioterapija.
Zračna terapija se najčešće sprovodi pomoću aparata za zračenje koji imaju različite stepene preciznosti. Njima se, kroz različite delove tela, zrači tumor. Na ovaj način tumor dobija ubedljivo najveće doze zračenja. (doza se meri u grejima- Gy). Najpreciznije zračenje se postiže pomoću radiohirurških metoda (Gama knife, Linac,…). Ovako preciznim zračenjem se može zaustaviti rast tumora ako nisu veći od 2,5-3 cm u prečniku i nisu veoma blizu struktura koje ne podnose zračenje. Takodje se njima može zaustaviti rast manjih delova tumora koji su zaostali nakon operacije.
Prognoza nakon lečenja zavisi najviše od: tipa tumora (lošija kod infiltrativnih i malignih tumora); težine neurološkog oštećenja i MR snimka kičme (težina oštećenja kičmene moždine i promene na njoj, te eventualno zaostatka tumora- rezidua tumora).
Specifičnosti pojedinih vrsta tumora
Spinalni meningeom (meningeoma canalis spinalis)
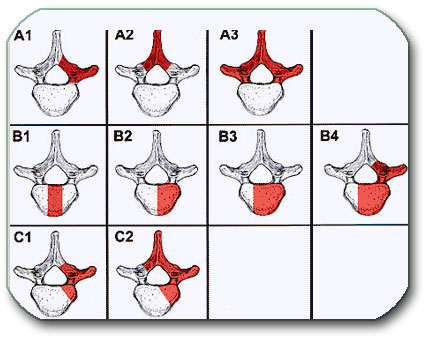
Lokalizivan je u kičmenom kanalu. Nastaje iz ćelija omotača kičmene moždine i pripojen je za njega (dura mater). U kliničkoj slici se javljaju: bol , slabost i utrnulost u delu tela ispod mesta tumora. Dijagnoza se postavlja na osnovu MR snimak obolelog dela kičme. Operacija se izvodi skoro uvek pristupom od nazad i u kičmeni kanal se ulazi odstranjenjem zadnjeg dela 1 ili više pršljenova, kao na slici A2 (laminectomia, laminektomija, laminotomia). Meningeom se može u potpunosti odstraniti bez izazivanja dodatnih oštećenja. Ukoliko se na vreme dijagnostikuje, nakon operacije, oporavak je potpun. Retka je maligna varijanta ovog tumora.
Spinalni neurinom (neurinoma canalis spinalis)
Lokalizivan je u kičmenom kanalu. Nastaje iz ćelija korena kičmenih živaca (radiksa) i pripojen je za njega (radix). U kliničkoj slici se javljaju: bol , slabost i utrnulost u delu tela ispod mesta tumora. Dijagnoza se postavlja na osnovu MR snimka obolelog dela kičme. Operacija se izvodi skoro uvek pristupom od nazad i u kičmeni kanal se ulazi odstranjenjem zadnjeg dela 1 ili više pršljenova, kao na slici A2 (laminectomia, laminektomija, laminotomia). Neurinom se može u potpunosti odstraniti bez izazivanja dodatnih oštecenja. Ukoliko se na vreme dijagnostikuje, nakon operacije, oporavak je potpun. Retka je maligna varijanta ovog tumora.
Gliom kičmene moždine (astrocytoma medullae spinalis, ependymoma medullae spinalis)
Ovi tumori su lokalizovani unutar kičmene moždine. Često su iznad ili ispod njih prisutne ciste u moždini (siringomijelija, syringomyelia). U kliničkoj slici se javljaju: bol , slabost i utrnulost u delu tela ispod mesta tumora. Dijagnoza se postavlja na osnovu MR snimak obolelog dela kičme (tada je važno da se isključi da se ne radi o multiploj sklerozi ili različitim formama mijelitisa (upale moždine). Operacija se izvodi skoro uvek pristupom od nazad i u kičmeni kanal se ulazi odstranjenjem zadnjeg dela 1 ili više pršljenova, kao na slici A2 (laminectomia, laminektomija, laminotomia). Astrocitomi imaju veći potencijal ka prožimanju moždine (infiltracija) i zato se neki od ovih tumora ne mogu potpuno odstraniti. Ukoliko nisu infiltrativni i na vreme se dijagnostikuju, nakon operacije, oporavak je potpun. Maligna varijanta ovih tumora je najčešće u formi anaplastičnog astrocitoma (Astrocytoma anaplasticum medullae spinalis). Maligne varijante su češće nego kod neurinoma i meningeoma, ali redje od glioma mozga.
Tumori kičmenih pršljenova
Ovi tumori mogu zahvatati prednje ili zadnje delove 1 ili više pršljenova i rasti u kičmeni kanal i/ili van njega (paraspinalni tumori). Kada rastu u kičmeni kanal oni mogu izazivati oštećenja kičmene moždine ili korene nerava na tom nivou. Pored ovog mogu dovoditi do preloma pršljena (tzv. patološka fraktura). Tada može doći do nestabilnosti i krivljenja kičme. Postoji veliki broj tumora kičmenih pršljenova koji se dele prema tkivu od koga nastaju: hordom, hondrom, osteom, osteoid osteom, osteoblastom, angiom tela pršljena, eozinofilni granulom, fibrom,… Maligne varijante ovih tumora se zovu sarkomi.
Dijagnoza se postavlja na osnovu RTG, CT i MR snimak obolelog dela kičme. Lečenje je uglavnom operativno i kičmi se pristupa od napred ili od nazad. Odstranjuju se oboleli delovi pršljena kao na slici gore. Takodje je često potrebna stabilizacija kao na slici gore.
Sajtomi koji se bave problematikom spinalnih tumora.
Primeri
PERSONAL CASES – PERSONAL FÄLLE
Dole navedene primere nisam birao kao retke slučajeve u mojoj praksi, već kao svakodnevne slučajeve da bi bili ilustrativni za što veći broj pacijenata.
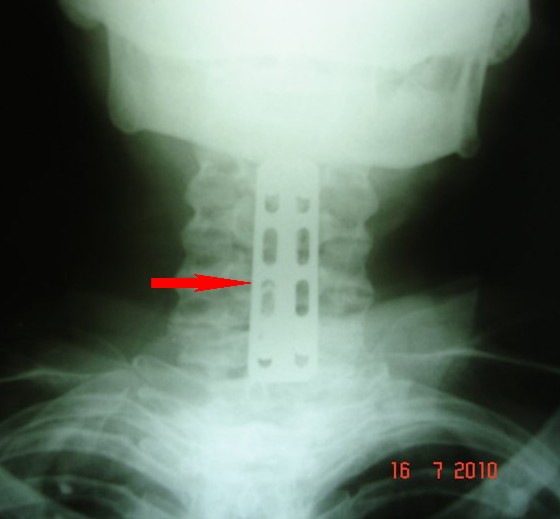
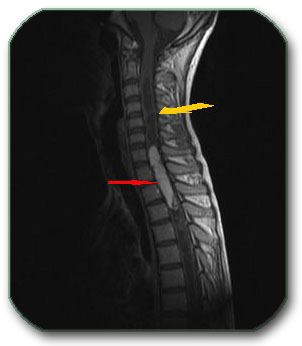
Slučaj br. 1
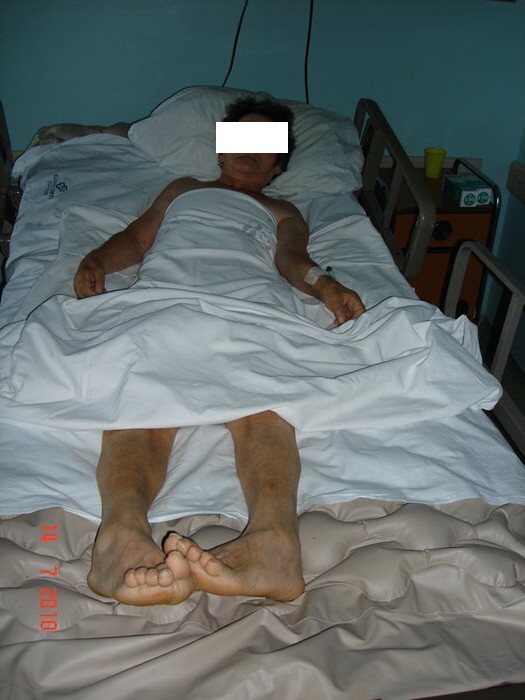
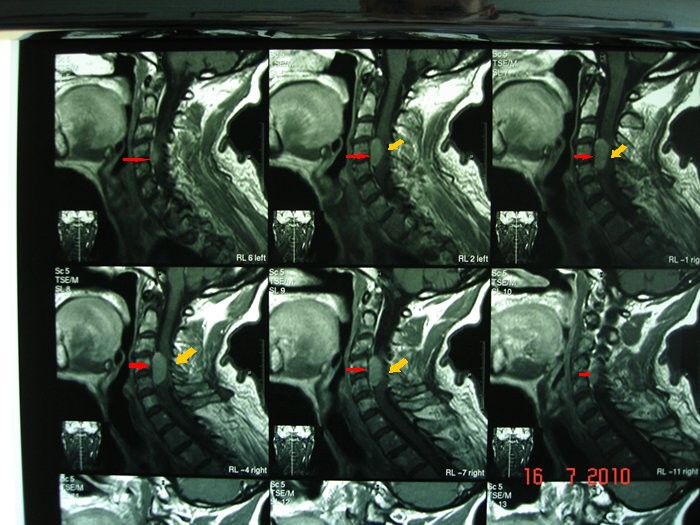
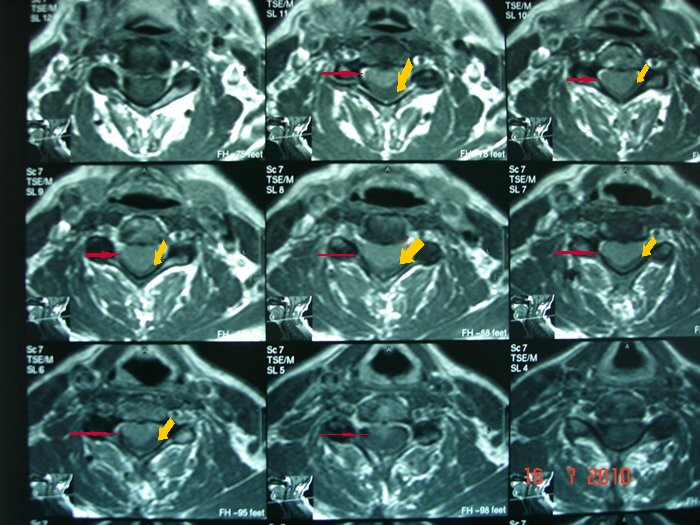
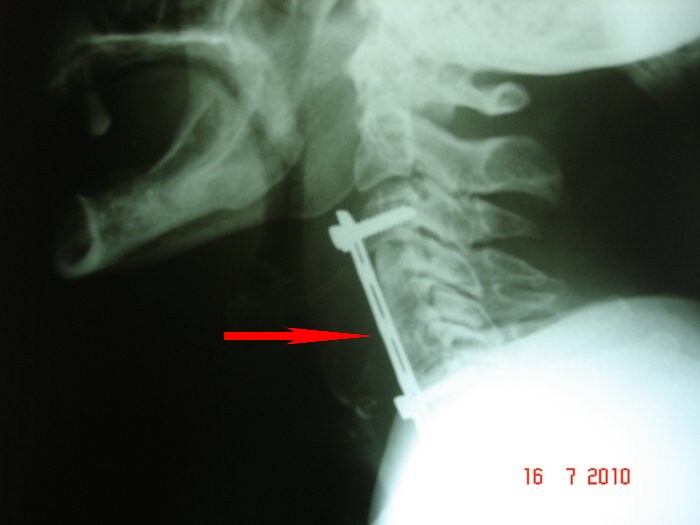
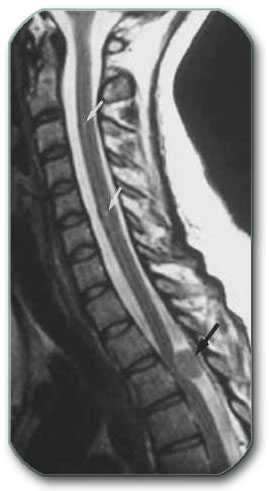
Pacijentkinja starosti 65 godina je upućena iz regionalne bolnice, gde je sticajem nesrećnih okolnosti, kasno dijagnostikovan tumor kičme. Radilo se o meningeomu u predelu vratnog dela kičme. On je pritiskao na kičmenu moždinu i živce za pomeranje ruku i živce važne za disanje. Pacijentkinja je bila skoro potpuno paralizovanih ruku i nogu i nepravilnog disanja već 1 mesec. Meningeom je rastao potpuno ispred kičmene moždine i živaca, tako da se morao operisati redjim i težim pristupom od napred. Uklonjena su 2 tela pršljana ispred tumora. Tumor je posebnim tehnikama odlepljen od kičmene moždine i živaca i potpuno odstranjen. Umesto odstranjenih tela pršljenova napravljena su nova od bedrene kosti pacijentkinje, postavljena i učvršćena. Pacijentkinja je odmah mogla da pomera vrat. Oporavak ruku i nogu je počeo već sutra. Nakon 6 dana pacijentkinja je mogla da diže ruke, steže šake, pomera noge u zadovoljavajućem obimu u svim zglobovima. Potrebno je 1-3 meseca fizikalnog lečenja da bi pacijentkinja prohodala i vratila se normalnom životu.